L’espérance de vie après une pancréatite aiguë constitue une préoccupation légitime pour toute personne ayant traversé cet épisode. Bonne nouvelle : dans la majorité des cas légers, où la cause est identifiée et corrigée, votre espérance de vie reste très proche de celle de la population générale. Les formes graves ou nécrosantes, en revanche, nécessitent un suivi rigoureux et des ajustements de mode de vie pour limiter le risque de complications à long terme. La clé réside dans la sévérité initiale de l’attaque, vos facteurs de risque personnels et la qualité de votre prise en charge médicale et hygiénique par la suite.
Comprendre la pancréatite aiguë et ses impacts sur la survie
Avant d’aborder les chiffres de survie, il est fondamental de comprendre ce qui se passe réellement dans votre organisme lors d’une pancréatite aiguë. Cette maladie ne touche pas tout le monde de la même manière : certains patients guérissent sans séquelle en quelques semaines, tandis que d’autres traversent des complications graves qui laissent des traces durables. La variabilité de cette pathologie explique pourquoi les statistiques de survie peuvent sembler contradictoires d’une étude à l’autre.
Comment la pancréatite aiguë affecte concrètement l’organisme et les organes vitaux
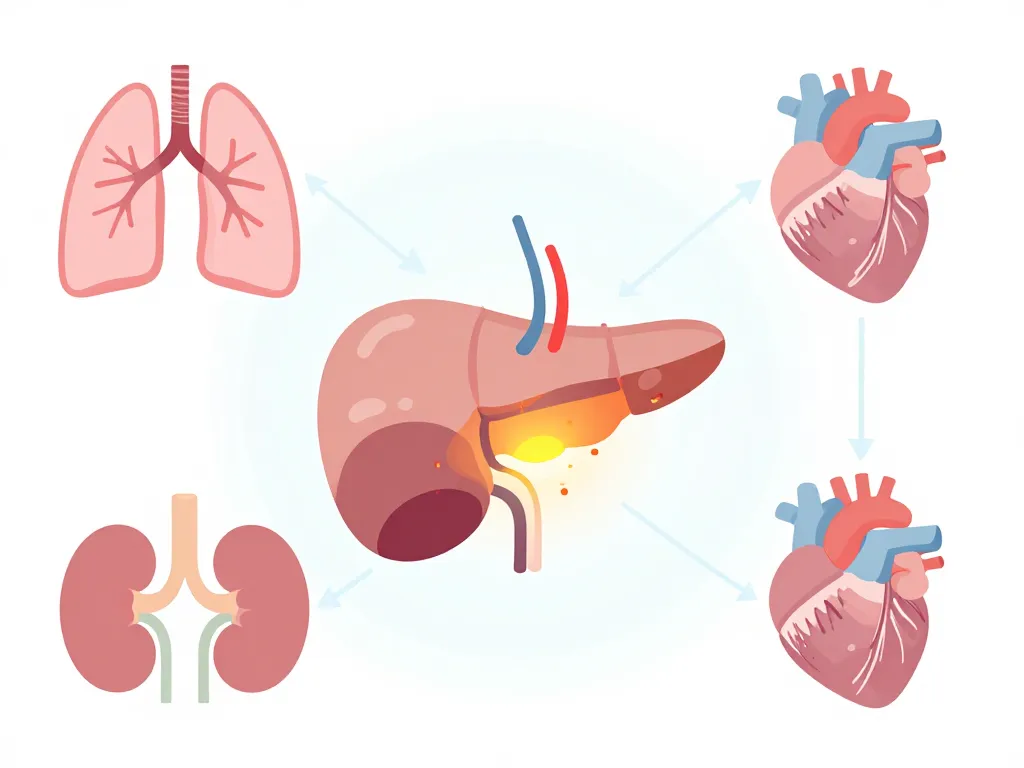
Lors d’une pancréatite aiguë, le pancréas s’enflamme brutalement et libère ses enzymes digestives de manière anarchique. Ces enzymes, normalement inoffensives dans les intestins, deviennent agressives lorsqu’elles activent prématurément dans le pancréas lui-même. Elles peuvent alors digérer les tissus environnants et provoquer une réaction inflammatoire qui dépasse largement le pancréas.
Dans les cas les plus sévères, cette inflammation déclenche ce qu’on appelle un syndrome de réponse inflammatoire systémique. Vos poumons peuvent se remplir de liquide, vos reins réduire leur filtration et votre cœur peiner à maintenir une tension artérielle stable. Plus ces organes vitaux sont touchés simultanément, plus le risque de passage en réanimation et de mortalité précoce augmente. Heureusement, ces formes graves ne représentent qu’environ 20% des cas de pancréatite aiguë.
Différences entre pancréatite aiguë bénigne, sévère et nécrosante
Les pancréatites aiguës bénignes, également appelées œdémateuses, se caractérisent par une inflammation localisée qui guérit spontanément sous traitement symptomatique. Le pancréas gonfle temporairement mais conserve son architecture et sa fonction. Ces formes représentent environ 80% des cas et laissent rarement des séquelles à long terme.
Les pancréatites sévères ou nécrosantes impliquent une destruction partielle du tissu pancréatique. Des zones de nécrose apparaissent, formant des collections liquidieuses qui peuvent s’infecter. Ces formes s’accompagnent souvent de défaillances d’organes : insuffisance respiratoire nécessitant une ventilation, insuffisance rénale requérant une dialyse temporaire, ou choc circulatoire. Les séquelles à long terme sont plus fréquentes : diabète, insuffisance pancréatique exocrine, modifications anatomiques définitives du pancréas.
| Type de pancréatite | Fréquence | Mortalité hospitalière | Risque de séquelles |
|---|---|---|---|
| Bénigne (œdémateuse) | 80% | Moins de 1% | Faible |
| Sévère sans nécrose | 15% | 5-10% | Modéré |
| Nécrosante infectée | 5% | 15-30% | Élevé |
Quelles sont les principales causes et facteurs déclenchants d’une pancréatite aiguë
Les calculs biliaires et l’alcool représentent ensemble près de 70% des causes de pancréatite aiguë. Un petit calcul qui migre de la vésicule vers le canal cholédoque peut bloquer l’écoulement des sucs pancréatiques et déclencher une inflammation brutale. Cette forme biliaire touche particulièrement les femmes après 40 ans et constitue une urgence nécessitant souvent le retrait de la vésicule.
L’alcool, quant à lui, provoque une pancréatite par un mécanisme complexe associant toxicité directe sur les cellules pancréatiques et modification de la composition des sécrétions. Contrairement à une idée reçue, il ne faut pas forcément être alcoolique chronique : une consommation excessive ponctuelle peut suffire chez certaines personnes prédisposées. Chez les hommes de moins de 50 ans, l’alcool reste la cause principale.
D’autres causes, moins fréquentes mais importantes à identifier, incluent l’hypertriglycéridémie sévère (triglycérides supérieurs à 10 g/L), certains médicaments comme les corticoïdes ou les immunosuppresseurs, les traumatismes abdominaux, et les causes génétiques chez les jeunes patients. Identifier précisément votre cause personnelle permet de mettre en place les mesures préventives adaptées : ablation de la vésicule, arrêt définitif de l’alcool, traitement des graisses sanguines. Cette correction conditionne directement votre risque de récidive et donc votre espérance de vie future.
Espérance de vie après pancréatite aiguë : chiffres, risques et nuances
Passons maintenant aux données concrètes qui vous intéressent probablement le plus. Les statistiques de survie après pancréatite aiguë varient considérablement selon le profil du patient et la sévérité de l’épisode. Il est essentiel de comprendre ces nuances pour situer votre propre situation et éviter les généralisations anxiogènes.
Quel est le taux de mortalité après une pancréatite aiguë selon sa sévérité
La phase aiguë concentre l’essentiel du risque vital. Dans les pancréatites légères traitées rapidement, la mortalité hospitalière reste inférieure à 1%. La plupart des patients sortent de l’hôpital après quelques jours de mise au repos digestif et d’hydratation intraveineuse, sans avoir connu de complications graves.
Pour les formes sévères avec défaillance d’organe, le risque grimpe entre 15 et 30% selon les séries internationales. Ce chiffre dépend fortement de la présence ou non d’une infection de la nécrose pancréatique. Une nécrose stérile, même étendue, peut souvent être gérée médicalement avec une mortalité autour de 10%. En revanche, une nécrose infectée nécessitant un drainage ou une chirurgie porte le risque de décès à près de 30%.
Après la sortie d’hospitalisation, les patients ayant présenté une forme légère retrouvent généralement une espérance de vie normale, à condition que la cause soit corrigée. Les formes graves laissent en revanche un sur-risque de mortalité pendant les premières années suivant l’épisode, principalement lié aux complications tardives et aux comorbidités associées.
Pancréatite aiguë et espérance de vie à long terme : ce que disent les études
Les études de cohorte à long terme apportent un éclairage rassurant pour la majorité des patients. Une étude danoise portant sur plus de 11 000 patients suivis pendant 15 ans montre que l’espérance de vie après pancréatite biliaire traitée ne diffère pas significativement de celle de la population générale du même âge. Le retrait de la vésicule biliaire élimine quasi définitivement le risque de récidive.
Le tableau change pour les pancréatites alcooliques. Les patients qui continuent à boire après l’épisode aigu présentent une mortalité à 5 ans augmentée de 70% par rapport à la population générale. Cette surmortalité s’explique par plusieurs mécanismes : récidives de pancréatite, évolution vers une pancréatite chronique, cirrhose hépatique, cancers des voies aérodigestives supérieures et maladies cardiovasculaires.
En revanche, les patients qui arrêtent complètement l’alcool après leur pancréatite voient leur espérance de vie s’améliorer considérablement. Après 3 ans d’abstinence totale, leur pronostic se rapproche de celui des patients ayant eu une pancréatite d’origine non alcoolique. Ce constat souligne l’importance capitale de l’arrêt de l’alcool, même après un seul épisode.
Récidives de pancréatite aiguë : combien influencent-elles la survie globale
Chaque nouvel épisode de pancréatite aiguë laisse des traces. Le pancréas cicatrise en formant du tissu fibreux qui remplace progressivement les cellules fonctionnelles productrices d’enzymes et d’hormones. Après 2 ou 3 récidives, le risque de développer un diabète ou une insuffisance pancréatique exocrine devient significatif.
Les études montrent que les patients ayant présenté plusieurs épisodes de pancréatite aiguë ont une mortalité à 10 ans augmentée de 40% comparativement à ceux n’ayant connu qu’un seul épisode. Cette surmortalité s’explique par l’accumulation de lésions pancréatiques, mais aussi par la persistance des facteurs de risque sous-jacents : alcool, obésité, troubles métaboliques.
Prévenir la récidive devient donc un objectif prioritaire. Selon votre cause personnelle, cela passe par l’ablation de la vésicule, l’arrêt définitif de l’alcool, le contrôle strict des triglycérides, ou la perte de poids en cas d’obésité. Votre médecin doit établir avec vous un plan de prévention personnalisé, car c’est le meilleur investissement pour votre espérance de vie future.
Facteurs qui modifient l’espérance de vie après une pancréatite aiguë
Au-delà de la sévérité initiale de l’attaque, de nombreux paramètres individuels influencent votre pronostic à long terme. La bonne nouvelle est que plusieurs de ces facteurs sont modifiables, ce qui vous donne une marge de manœuvre réelle pour améliorer votre trajectoire de santé.
Comment l’alcool, le tabac et l’alimentation pèsent sur la survie à long terme
La poursuite de l’alcool après une pancréatite aiguë représente le facteur pronostique négatif le plus puissant. Les études sont unanimes : même une consommation modérée augmente le risque de récidive, d’évolution vers une pancréatite chronique et réduit significativement l’espérance de vie. Un patient continuant à boire après sa pancréatite multiplie par 3 son risque de décès dans les 10 années suivantes.
Le tabac agit comme un multiplicateur de risque. Il potentialise les effets toxiques de l’alcool sur le pancréas et augmente indépendamment le risque de cancer pancréatique, qui est déjà légèrement élevé après une pancréatite. Les fumeurs ayant eu une pancréatite aiguë présentent une mortalité globale augmentée de 50% par rapport aux non-fumeurs dans la même situation.
L’alimentation joue un rôle plus subtil mais réel. Une alimentation riche en graisses saturées et en sucres rapides favorise l’obésité, le diabète et l’hypertriglycéridémie. Ces trois conditions augmentent le risque de récidive et de complications métaboliques. À l’inverse, une alimentation méditerranéenne, riche en légumes, poissons gras et pauvre en viandes rouges, exerce un effet protecteur documenté sur le pancréas et le système cardiovasculaire.
Rôle de l’âge, des comorbidités et de la sévérité initiale de l’attaque
L’âge au moment de la pancréatite influe logiquement sur le pronostic. Un patient de 30 ans présentant une pancréatite biliaire bénigne a devant lui des décennies de vie normale après ablation de sa vésicule. Un patient de 75 ans avec des antécédents cardiaques présentant une pancréatite nécrosante a un pronostic plus réservé, même si l’épisode aigu est surmonté.
Les comorbidités préexistantes pèsent lourdement dans le pronostic. Le diabète, les maladies cardiovasculaires, l’insuffisance rénale chronique ou respiratoire réduisent la réserve fonctionnelle de l’organisme et compliquent la gestion de l’épisode aigu. Ces patients ont un risque plus élevé de défaillances d’organes pendant la phase aiguë, et une récupération souvent plus lente.
La sévérité initiale laisse une empreinte durable. Les patients ayant nécessité un séjour en réanimation, une ventilation mécanique, une dialyse ou une chirurgie pancréatique gardent un sur-risque de mortalité pendant les 5 années suivant l’épisode. Ce sur-risque s’atténue progressivement avec le temps si aucune récidive ne survient et si les facteurs de risque sont maîtrisés.
Diabète, insuffisance pancréatique et risque de cancer du pancréas après pancréatite
Le diabète post-pancréatite touche environ 15 à 20% des patients ayant présenté une forme sévère ou nécrosante. Il apparaît généralement dans les 3 à 5 ans suivant l’épisode aigu et résulte de la destruction des cellules bêta productrices d’insuline. Ce diabète, dit secondaire ou de type 3c, est souvent plus difficile à équilibrer que le diabète de type 2 classique et nécessite fréquemment une insulinothérapie.
L’insuffisance pancréatique exocrine se manifeste par une incapacité du pancréas à produire suffisamment d’enzymes digestives. Les symptômes incluent des diarrhées grasses, des ballonnements et une perte de poids. Non traitée, cette condition entraîne une malnutrition qui fragilise l’organisme et augmente le risque infectieux. Heureusement, la supplémentation en enzymes pancréatiques sous forme de gélules corrige efficacement ces troubles.
Le risque de cancer du pancréas après pancréatite aiguë fait l’objet de débats scientifiques. Les études récentes suggèrent une augmentation modeste du risque, environ 2 à 3 fois supérieur à la population générale, surtout dans les 3 premières années suivant l’épisode. Cette association pourrait s’expliquer par deux mécanismes : soit la pancréatite révèle un cancer débutant qui en était la cause cachée, soit l’inflammation chronique résiduelle favorise l’apparition de mutations cancéreuses. Cette légère augmentation de risque justifie une vigilance clinique, sans nécessiter de dépistage systématique intensif en l’absence de symptômes ou de facteurs de risque familiaux.
Maximiser sa qualité et son espérance de vie après pancréatite aiguë

Avoir traversé une pancréatite aiguë peut devenir un tournant positif si vous en faites l’occasion de reprendre votre santé en main. Les mesures préventives et le suivi médical adaptés vous permettent non seulement d’éviter les récidives, mais aussi d’améliorer votre état général et votre longévité.
Quelles habitudes adopter au quotidien pour protéger son pancréas durablement
L’arrêt complet et définitif de l’alcool constitue la mesure numéro un, quel que soit votre niveau de consommation antérieur. Même de petites quantités occasionnelles peuvent réactiver l’inflammation pancréatique chez une personne fragilisée. Si vous ressentez des difficultés à arrêter seul, n’hésitez pas à solliciter l’aide d’un addictologue ou à rejoindre un groupe de soutien.
Le tabac doit également disparaître de votre quotidien. Au-delà de ses effets néfastes directs sur le pancréas, il aggrave considérablement vos risques cardiovasculaires et respiratoires, deux systèmes déjà potentiellement fragilisés par l’épisode aigu. Les substituts nicotiniques ou les accompagnements spécialisés multiplient vos chances de réussite.
Côté alimentation, privilégiez des repas fractionnés plutôt que trois gros repas par jour. Cela permet de répartir la charge digestive et de solliciter moins brutalement votre pancréas. Limitez les graisses cuites, les fritures et les plats en sauce. Favorisez les cuissons vapeur, les grillades sans matière grasse ajoutée et les huiles végétales crues riches en oméga-3 comme l’huile de colza ou de noix. Les fibres douces issues des légumes cuits sont généralement bien tolérées et favorisent un bon transit.
L’activité physique régulière, même modérée, apporte des bénéfices multiples : elle améliore votre sensibilité à l’insuline, aide à contrôler votre poids, réduit votre niveau de triglycérides et protège votre système cardiovasculaire. Visez 30 minutes de marche rapide cinq fois par semaine, ou l’équivalent dans une activité qui vous plaît : vélo, natation, jardinage actif.
Suivi médical, examens de contrôle et signes d’alerte à ne pas ignorer
Après une pancréatite aiguë, un suivi régulier avec votre médecin traitant est indispensable. La fréquence dépend de la sévérité de votre épisode : tous les 3 mois la première année après une forme grave, puis annuellement si l’évolution est favorable. Ces consultations permettent de surveiller votre poids, votre glycémie, vos triglycérides et de dépister précocement un diabète ou une insuffisance pancréatique.
Les examens biologiques de base incluent une glycémie à jeun, une HbA1c si vous êtes diabétique, un bilan lipidique complet, et parfois un dosage de l’élastase fécale pour évaluer la fonction exocrine du pancréas. Des imageries de contrôle (échographie, scanner ou IRM) ne sont généralement pas nécessaires en l’absence de symptômes, sauf si votre médecin suspecte une complication résiduelle comme un pseudo-kyste.
Certains signes doivent vous alerter et vous conduire à consulter rapidement : des douleurs abdominales persistantes ou récurrentes, une perte de poids inexpliquée, des selles grasses et malodorantes, une jaunisse (coloration jaune de la peau et des yeux), des vomissements répétés ou une fièvre inexpliquée. Ces symptômes peuvent signaler une récidive, une complication tardive ou une évolution vers une pancréatite chronique.
Vivre après une pancréatite aiguë : gérer l’angoisse et retrouver des repères
L’aspect psychologique après une pancréatite sévère est souvent sous-estimé. Beaucoup de patients décrivent une anxiété persistante, une peur de manger certains aliments ou une crainte permanente de la récidive. Ces préoccupations sont légitimes mais ne doivent pas envahir votre quotidien au point d’altérer votre qualité de vie.
Parler ouvertement de vos inquiétudes avec votre médecin permet de les replacer dans un contexte médical réaliste. Il peut vous rappeler que si la cause de votre pancréatite a été traitée et vos facteurs de risque maîtrisés, votre risque de récidive reste faible. Un suivi psychologique peut s’avérer bénéfique, particulièrement si l’épisode a été traumatisant ou si vous avez passé du temps en réanimation.
De nombreux patients témoignent, avec le recul, que leur pancréatite a constitué un électrochoc salutaire. Cet épisode les a conduits à revoir leurs priorités, à arrêter l’alcool ou le tabac, à perdre du poids ou à adopter une alimentation plus saine. Paradoxalement, certains se disent aujourd’hui en meilleure santé qu’avant leur pancréatite, car ils ont pris conscience de leur corps et mis en place des habitudes protectrices durables.
Votre espérance de vie après une pancréatite aiguë ne se résume pas à des statistiques froides. Elle dépend certes de la gravité initiale de l’attaque, mais surtout des choix que vous faites ensuite. En corrigeant la cause, en adoptant un mode de vie sain et en restant vigilant sans tomber dans l’anxiété, vous vous donnez toutes les chances de vivre longtemps et bien après cet épisode.
- Mk 677 : effets, risques et usages réels de ce secretagogue - 26 février 2026
- Uncodiscarthrose : symptômes, causes et solutions pour mieux la gérer - 26 février 2026
- Incisive : comprendre cette dent clé, ses soins et ses problèmes - 25 février 2026